T1がんは進行がんではなく、早期がんに分類されます。
がんが筋肉の層(固有筋層)に達していない段階です。ただし、リンパ節転移が確認された場合はステージが上がるため、「早期=必ず軽い」という意味ではありません。
「T1がんです。」
そう告げられたとき、不安や戸惑いを感じるのは当然のことです。「早期がん」と説明を受けても、がんという言葉の重みは簡単には受け止めきれないものです。
大腸T1がんは、早期がんです。筋肉の層までは達していない段階で、治療の選択肢もあります。ただし、粘膜より一段深い「粘膜下層」まで入り込んでいるため、リンパ節へ広がっていないかを慎重に評価する必要があります。そのため、内視鏡治療だけで済む場合もあれば、再発の可能性をできるだけ低くするために追加手術が検討されることもあります。
「早期なのに、なぜ手術の話が出るのか」その疑問はもっともです。
このページでは、T1がんとは何か、そしてどのようにリスクを評価し治療方針を決めていくのかを、消火器学会専門医監修のもと解説していきます。
T1がん(SM癌)は早期がんですが、リンパ節転移の可能性を評価する必要があります。
浸潤の深さや脈管侵襲などの病理所見から転移リスクを総合的に判断します。
リンパ節転移率は約5〜10%程度とされ、リスクに応じて追加手術が検討されます。
リンパ節転移がなければ予後は良好で、5年生存率は95%以上と報告されています。
目次
大腸の壁(内側)は、いくつかの層が重なってできています。
いちばん内側にあるのが「粘膜」。その外側に「粘膜下層(SM:Submucosa)」、さらに外に「固有筋層(筋肉の層)」があります。
大腸がんの多くは、この粘膜から始まり、少しずつ外側へと広がっていきます。
T1がんとは、がんが粘膜を越えて粘膜下層まで達した状態をいいます。筋肉の層(固有筋層)までは到達していません。そのため、大腸がん全体の中では「早期」の段階にあたります。
ここで大切なのは、「早期=軽い」という意味ではないということです。早期であることは確かですが、粘膜内にとどまっているがんとは、意味合いが少し異なります。
粘膜の中だけにとどまっているがんは、リンパ節転移は極めて稀と考えられています。なぜなら、粘膜の中にはリンパ管がほとんど存在しないからです。
一方、粘膜下層にはリンパ管や血管があります。がんが粘膜下層まで入り込むと、ごくわずかではありますが、リンパ節へ広がる可能性が生じます。この違いが、T1がんで「追加の治療が必要かどうか」を慎重に検討する理由です。
T1は、がんの「深さ」を表す分類です。
一方で、一般的に耳にする「ステージ」は、
を総合して決められます。
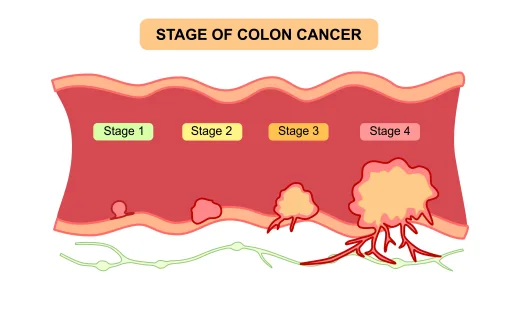
T1であってもリンパ節転移が見つかれば、ステージは上がります。つまりT1がんとは、早期の深さではあるが、転移の有無をきちんと確認する必要がある段階と理解しておくとよいでしょう。
次の章では、なぜT1がんでは治療方針が分かれるのかを、さらに具体的に解説していきます。
「早期がんなのに、どうして手術の話が出るのだろう?」
これは多くの患者さんが感じる疑問です。その答えは、T1がんが “粘膜下層まで達している” という点にあります。

前章でお伝えした通り、粘膜の中だけにとどまるがんは、、リンパ節転移は極めて稀と考えられています。
しかし、粘膜下層にはリンパ管や血管があります。がんが粘膜下層まで入り込むと、リンパ管を通じてリンパ節へ広がる可能性が生じます。
もちろん、T1がんのすべてが転移するわけではありません。実際には、転移の可能性は低い場合が多いです。
けれども、 “ゼロではない” という点が重要です。
医師が考えているのは、次のようなことです。
T1がんでは、この「リスクの大きさ」を評価し、内視鏡治療のみで経過を見るか、追加手術を行うかを判断します。
診断の説明の中で「1,000μm」という数字を聞いた方もいるかもしれません。
これは、がんが粘膜下層にどれくらい深く入り込んでいるかを示す目安です。
一般的には、
とされています。
ただし、この数字だけで全てが決まるわけではありません。
深さは連続的なものであり、細胞の性質やリンパ管への入り込みの有無なども含めて、総合的に判断されます。
T1がんは早期がんです。それは間違いありません。しかし同時に、「慎重に見極める必要のある早期がん」でもあります。だからこそ、病理検査の結果を詳しく確認し、必要に応じて追加治療を検討するのです。この過程は、不安をあおるためのものではありません。再発の可能性をできるだけ小さくするための判断です。
次の章では、具体的にどのような因子が「転移リスク」として評価されるのかを、もう少し踏み込んで解説していきます。
T1がんでは、「リンパ節へ広がっている可能性がどのくらいあるか」を評価します。
その判断は、ひとつの項目だけでは決まりません。いくつかの重要な因子を総合して考えます。
まず注目されるのが、がんが粘膜下層にどれくらい深く入り込んでいるかです。
一般的に「1,000μm(1ミリの1000分の1)」が一つの目安とされています。
ただし、これは「深さのみ」で見た場合の目安です。
1,000μmを超えたから必ず転移するわけではありませんし、未満だから完全に安心というわけでもありません。あくまでリスク評価の一要素と考えることが大切です。
次に重要なのが、がん細胞がリンパ管や血管に入り込んでいないかという点です。これを「脈管侵襲」といいます。
リンパ管侵襲が確認された場合、リンパ節転移率は10%以上に上昇するという報告もあります。そのため、T1がんの中でも特に慎重な検討が必要な所見とされています。
顕微鏡で見たがん細胞の形や並び方から、がんの性質を判断します。
低分化成分が含まれる場合、転移率は明らかに高くなることが知られています。
腫瘍の先端で小さな細胞群が散らばる現象を指します。
高度簇出がある場合、
リンパ節転移との関連が報告されています。
病理レポートに「簇出」という記載があれば、重要な評価項目です。
内視鏡治療後、がんが完全に取りきれているかも重要です。断端陰性であれば、その部位からの再発リスクは低いと考えられます。
一方、断端陽性の場合は追加治療が検討されます。
例えば、
では、後者の方がリスクは高くなります。
つまりT1がんでは、1,000μmという数字だけで決まるわけではなく、複数の因子を合わせて総合的に判断されるという点が非常に重要です。
T1がんと診断されたとき、多くの方が最も気にされるのは、
という点ではないでしょうか。
ここでは、報告されているデータをもとに、現実的な見通しを整理します。
T1がん全体をまとめて見ると、リンパ節転移が見つかる割合はおよそ10%前後と報告されています。
ただし、この数字は「すべてのT1がんを平均した値」です。実際には、前章で説明したリスク因子によって大きく変わります。
■ 低リスク群の場合
(浅い浸潤・脈管侵襲なし・分化度良好・簇出軽度)
→転移率は極めて低いとされています。
■ 深達度のみで見た場合
粘膜下層への浸潤が1,000μmを超えると、深さだけで見た転移率は5〜6%前後とする報告があります。ただしこれは「深さのみ」で評価した場合です。他のリスク因子が加わると、さらに上昇します。
■ 高リスク群の場合
(脈管侵襲あり・低分化・高度簇出など)
→リスク因子の組み合わせによっては転移率は10%~30%にも上昇することがあります。
内視鏡切除後の病理結果を踏まえ、追加外科手術が勧められる割合は全体の10〜20%前後とする報告もあります。
つまり、T1がんと診断された方のすべてが追加手術になるわけではありません。多くの方は、内視鏡治療のみで経過観察となります。
たとえば転移率5%と聞くと、「95%は転移していない」とも言えますし、「20人に1人は転移している」とも言えます。どちらも事実です。医師は、この「数%の可能性」をどう扱うかを考えています。追加手術は、“見えないかもしれない転移”を取り除くための治療です。
一方で、手術には身体的負担もあります。そのため、単純に数字だけで決めるのではなく、患者さんの年齢や持病、体力も含めて判断されます。
T1がんは、全体として予後の良いがんです。リンパ節転移がない場合、5年生存率は95%以上と報告されています。適切に治療が行われれば、多くの方が通常の生活に戻っています。
一方で、リンパ節転移がある場合は予後が低下するため、転移の有無を正確に見極めることが重要になります。
内視鏡のみで経過観察となった場合でも、定期的な内視鏡検査や画像検査が行われます。
再発や新たながんの発生を早期に見つけることが目的です。
T1がんでは、
が確認できれば、長期的な見通しは良好です。
T1がんの診療で目指しているのは、
このバランスです。
数字は判断材料の一つにすぎません。最終的な治療方針は、病理結果と患者さんの状況を総合して決まります。
T1がんでは、「どれくらい深く入り込んでいるのか」を見極めることが、治療方針を決めるうえでとても重要です。
なぜなら、その評価によって
が変わってくるからです。
現在の内視鏡検査は、単に病変を見つけるだけのものではありません。病変の表面を拡大して観察し、血管の太さや走り方の乱れ、表面の模様(ピットパターン)などを詳しく確認します。
こうした微細な変化から、
を推測します。
もちろん、内視鏡だけで正確な深さを“測る”ことはできません。最終的な判断は、切除後の病理検査で確定します。
しかし、術前にある程度見通しを立てることで、治療の選択がより適切になります。
T1がんは、いわば「判断の分かれ目」にある段階です。もし深い浸潤が疑われるのに内視鏡のみで対応すれば、追加治療が必要になる可能性があります。
一方で、浅い病変である可能性が高いにもかかわらず、最初から大きな手術を選べば、身体への負担が大きくなります。
つまり、
この両立が求められるのがT1がんの特徴です。
術前診断は、そのバランスを保つための重要なステップです。
内視鏡で切除した後は、顕微鏡で詳しく調べます。
などを確認し、最終的なリスク評価を行います。
術前診断はあくまで「見通しを立てるため」の評価であり、病理検査が「最終確認」となります。この二段階の評価によって、治療方針が決定されます。
診断や説明が難しく感じられるのは自然なことです。
遠慮せずに確認することが大切です。
T1がんは、急いで結論を出さなければならないケースばかりではありません。納得できる説明を受けたうえで治療を選ぶことが、何より重要です。
T1がんは進行がんではなく、早期がんに分類されます。
がんが筋肉の層(固有筋層)に達していない段階です。ただし、リンパ節転移が確認された場合はステージが上がるため、「早期=必ず軽い」という意味ではありません。
T1という分類は「大きさ」ではなく「深さ」を表します。
数ミリの小さな病変でもT1になることがありますし、大きくても粘膜内にとどまればT1ではありません。つまり、T1=サイズではなく、どこまで入り込んでいるかの問題です。
CTやMRIは主にリンパ節転移や遠隔転移の評価に用いられます。
T1かどうかの判断は、基本的に内視鏡と病理検査で行われます。画像検査だけで正確な深さを診断することは困難です。
リンパ節転移がないT1がんでは、通常、抗がん剤は必要ありません。
リンパ節転移が確認された場合や、術後病理で進行度が上がった場合に検討されます。
基本的なリスク評価の考え方は同じです。
基本的なリスク評価の考え方は同じですが、直腸は骨盤内に位置するため、手術の影響(排便機能など)がより重要になります。そのため、治療方針の検討では生活の質への配慮がより重視されます。
根治切除が確認され、リンパ節転移がない場合、再発率は低いとされています。
ただしゼロではないため、定期的な内視鏡検査や画像検査によるフォローが重要です。
多くのT1がんは遺伝とは直接関係ありません。
ただし、
などの遺伝性疾患がある場合は、若年発症や多発がんの可能性があります。家族に大腸がんが多い場合は、医師に相談することが勧められます。
多くの場合、数日〜数週間の間に慌てて決断する必要はありません。
病理結果を確認し、必要に応じてセカンドオピニオンを受けたうえで治療方針を決めることが可能です。ただし、主治医の説明に従い、無理に放置しないことが重要です。
内視鏡治療のみであれば、比較的早期に日常生活へ復帰できることが多いです。
外科手術が必要な場合でも、多くの方が回復後に仕事へ戻っています。具体的な復帰時期は治療方法や体力によって異なります。
T1がんは治療方針が分かれる段階のため、判断に迷いがある場合はセカンドオピニオンを受けても問題ありません。
特に、
は、複数の意見を聞くことが安心につながることもあります。

天王寺やすえ消化器内科・内視鏡クリニック安江 千尋 先生
皆様、こんにちは。天王寺やすえ消化器内科・内視鏡クリニックの院長、安江千尋と申します。
私は、国内最多のがん症例を誇るがん研究会有明病院下部消化管内科のスタッフとして、約8年間にわたり数多くの内視鏡検査や治療、レジデントの指導を行って参りました。がん専門病院には様々ながん患者様が紹介されてきます。幸い早期に発見され、体への負担が少ない治療で完治された方もいらっしゃいましたが、発見時にはすでに全身にがんが転移し、治療の甲斐なく命を落とされた患者様も多くいらっしゃいました。そのような患者様から「なぜもっと早く検査しておかなかったのだろう?」という後悔の声を聞くたびに、早期発見・予防医療のための検査の重要性を強く感じました。
胃がんや大腸がん等の治療において最も大事なことは早期発見に他なりません。私は、「胃がんや大腸がんでお亡くなりになる方をゼロにする」という理念を掲げ、内視鏡検査を少しでも多くの皆様に受けていただけるよう、最高級・最高品質の内視鏡検査を提供するために、この大阪天王寺の地で開業を決意いたしました。
内視鏡検査は決してつらい検査や痛い検査ではありません。皆様の胃腸の健康を守るためには、「苦痛なく」、「病変を見逃さない」質の高い内視鏡検査だけでなく、「再発させず」、「合併症を起こさない」確実で安全な内視鏡治療が必須となります。当院ではがん専門病院で行われているものと同じレベルの最先端の内視鏡検査と治療をそのまま受けていただけます。私の培ってきた経験や診療技術を生かし、ひとりひとりの患者様に寄り添った医療を心がけ、地域の皆様のかかりつけ医として精進して参りますので、どうぞよろしくお願いいたします。
来院していただきました皆様が健やかで幸せな毎日を送れるよう、スタッフ一同サポートさせていただきたいと存じます。
© ヨクミテ|医師監修の医療メディア, Inc. All Rights Reserved.