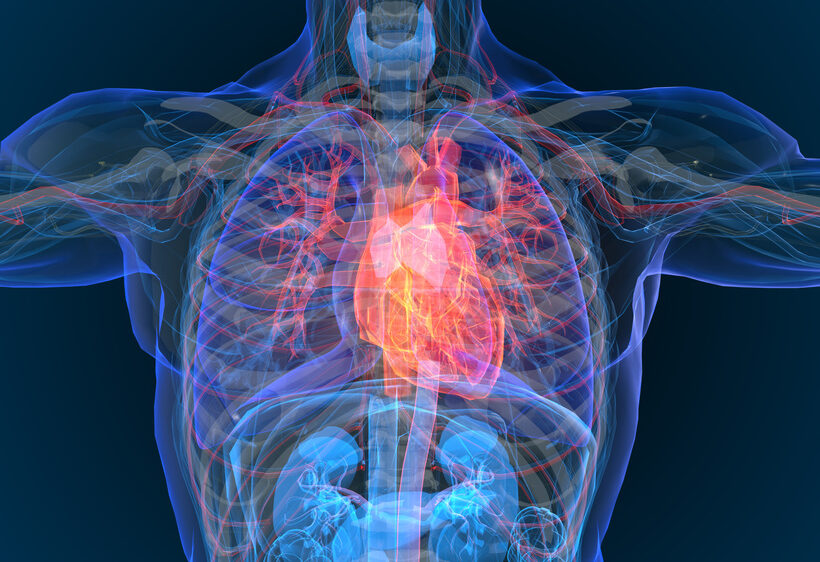
 心不全は加齢によって陥りやすいことが分かっていますが、原因はそれだけではありません。加齢以外のリスク要因として、2つあげられます。
心不全は加齢によって陥りやすいことが分かっていますが、原因はそれだけではありません。加齢以外のリスク要因として、2つあげられます。
1つは心臓病です。すべての心臓病が心不全の原因なり得ます。そして治療後も、経過観察をせずに放置しているひとは、心不全になるリスクが非常に高いといえます。
もう1つは、生活習慣病(または生活習慣の乱れ)です。心臓に異常がないからといって、安心はできません。すぐに心不全の症状が現れるわけではありませんが、気づかないうちに心臓に負担をかけ、隠れ心不全として密かに進行します。
心不全の原因となる心臓病
心臓病にはさまざまな疾患がありますが、どの疾患でも適切な治療を継続しないと、その行き着く先は心不全です。 心不全の発症には心臓のどの部分に障害があるかは関係なく、何らかの病気で損傷したり機能が弱ったりしている箇所があれば、心機能が低下していきます。
すべての心臓病が心不全の原因となり得るということを念頭におき、心臓病にかかったことがある方はもちろん、現在も治療を続けていらっしゃる方は、必ず経過観察することが大切です。症状が治ったからといって、くれぐれも自己判断で経過観察や治療を中断しないようにしましょう。
高血圧性心疾患
高血圧が長い間続くと、心臓や血管には強い負担がかかり続けます。それにより次第に心臓の壁(筋肉)が厚くなって、肥大していきます。
虚血性心疾患
全身の細胞だけではなく、心臓の細胞にも酸素や栄養の供給は不可欠ですが、その役割を担うのが冠動脈とよばれる血管です。心臓をとり巻くように走るこの冠動脈が、狭窄する病態を狭心症といい、閉塞してしまう病態を心筋梗塞といいます。 虚血性心疾患はこれらの病態の総称です。心筋への血流が減ったり途絶えたりする(虚血)ことで、心筋が酸素不足に陥ってしまいます。
心臓弁膜症
心臓には弁膜と呼ばれる4つの弁があります。この弁によって、血液の逆流を防ぎます。 心臓弁膜症は、弁に何らかの異常が生じて、血行の障害や血液の逆流が起こる病気です。
不整脈
心臓は常に拍動を繰り返していますが、規則正しい拍動が損なわれる病態を不整脈といいます。不整脈にはさまざまなタイプがあり、経過観察となる怖くない不整脈から、最悪の場合は心停止に至ってしまう怖い不整脈があります。
先天性心疾患
産まれながらにして心臓に何らかの障害が生じる病態を先天性心疾患といいます。 数ある先天性疾患の中でも、先天性心疾患は100人に1人に上り、比較的高確率で起こる病態です。 しかし生後数ヶ月のうちに手術をすれば健康に生きられる可能性は高いとされています。医療技術の進歩で、近年では乳児期を超えた先天性疾患児の90%が成人を迎えています。
心筋症
心臓の筋肉そのものの異常で心機能に障害をきたす疾患を心筋症といいます。心臓の内腔が広がり拡張した状態を拡張型心筋症といい、心室壁などが厚くなった状態を肥大型心筋症といいます。 (虚血性心疾患や高血圧、心臓弁膜症などの原因を特定できる心筋異常は除外されます。)
心筋炎
心筋炎とは、心臓の筋肉組織(心筋)が炎症を起こす病態です。発症しても、軽症の場合は気付かないうちに自然に治ってしまうこともあります。一方で、この炎症によって心筋の損傷や心臓機能の低下を引き起こすこともあります。重篤な場合には生命に影響を及ぼすこともあるため注意が必要です。
心不全の原因となる生活習慣病
心不全のリスクを高める要因の1つに、生活習慣病があげられます。心臓に異常がないからといって、決して安心してはいけません。
生活習慣病および生活習慣の乱れは、すぐに心不全の症状が現れるわけではありませんが、互いに影響し合いながら心臓に負担をかけています。気付かないうちに心臓に負担をかけ、隠れ心不全として密かに進行していくため注意が必要です。
動脈硬化と脂質異常症
動脈硬化とは、血管がしなやかさを失って硬くなり、血液の流れが悪くなってしまう状態です。動脈硬化は高血圧や慢性腎臓病、心臓病のリスクを高めます。その動脈硬化になる要因の1つが脂質異常症です。結果的に高血圧を招いたり、心不全を引き起こす可能性が高い狭心症や心筋梗塞のリスク要因となります。
高血圧
高血圧があると全身に血液を送りだすたびに心臓に負担をかけてしまいます。長年、高血圧が続くと、やがて心臓が肥大していきます。
糖尿病と肥満・メタボリックシンドローム
肥満やメタボリックシンドロームのある方は、高血圧や糖尿病、脂質異常症、慢性腎臓病になりやすいと考えられています。
また狭心症や心筋梗塞などの心臓病気のリスクも高いため、早期に改善が必要です。
心不全と慢性腎臓病
腎臓病がある方は原因を問わず、心不全のリスクも高くなります。なかでも慢性腎臓病は腎臓の働きが徐々に失われていく病気であり、最終的には透析や腎移植が必要となってしまいます。(末期腎不全)
末期腎不全に至ると、腎機能が低下することによって体内の水分代謝が悪くなり、余分な電解質や老廃物などが溜まってきます。心臓や血管への影響としては、心不全のほかに、高血圧や心膜症、致死性不整脈、脳出血などが挙げられます。



 心不全は病名ではなく、心臓のさまざまな病気によって
心不全は病名ではなく、心臓のさまざまな病気によって 心不全は発症の仕方によって、
心不全は発症の仕方によって、
 2018年に公表された『急性・慢性心不全診療ガイドライン』では新たに、
2018年に公表された『急性・慢性心不全診療ガイドライン』では新たに、 心不全は加齢によって陥りやすいことが分かっていますが、原因はそれだけではありません。加齢以外のリスク要因として、2つあげられます。
心不全は加齢によって陥りやすいことが分かっていますが、原因はそれだけではありません。加齢以外のリスク要因として、2つあげられます。 まずは問診によって、症状の有無やその程度、既往歴、持病、家族歴などについて質問されることが一般的です。普段、服用しているお薬があれば、お薬手帳を持参しましょう。
まずは問診によって、症状の有無やその程度、既往歴、持病、家族歴などについて質問されることが一般的です。普段、服用しているお薬があれば、お薬手帳を持参しましょう。 心不全の治療は、ステージに応じて行います。
心不全の治療は、ステージに応じて行います。 心不全の原因となる
心不全の原因となる