胃がん検診の一次スクリーニングとして、自治体検診では胃X線(バリウム)検査が依然多く用いられています。ただし、バリウム検査は粘膜の凹凸を影として捉える間接的な方法であり、微細な早期がんや平坦な病変は見落とされやすいという限界があります。また、食道など胃以外の臓器の評価においても、バリウム検査より胃カメラの方が優れています。現在は内視鏡検査も一次検診として認められていますので、胃カメラでの検査が可能な場合には、胃カメラをお勧めすることが多いです。
バリウム検査のデメリットとしては、バリウムによる腸閉塞リスクや放射線被ばくが挙げられます。胃カメラは、鎮静剤を使用しない場合に苦痛を感じやすい点がデメリットです。バリウム検査の方が費用は安く抑えられやすいものの、バリウム検査で異常となった場合には胃カメラでの精密検査が必要となることからも、特に50歳以上・ピロリ菌感染歴ありなどリスクが高い方には内視鏡検査が推奨されます。また、異常があった場合にその場で生検(組織検査)を行うことができる点も、胃カメラの大きなメリットです。
内視鏡検査は検査体制の問題で、受けられない施設もありますので、迷われた場合には消化器内科医や内視鏡専門医にご相談のうえ、選択されることをお勧めします。


 国立がん研究センター「がん統計」(2024年更新)によれば、胃がんの部位別5年相対生存率はステージ1(Ⅰ期)で約95%、ステージ2(Ⅱ期)で約70%とされています。ステージ1において、多くの場合は内視鏡的切除または腹腔鏡下手術で根治を目指せます。
国立がん研究センター「がん統計」(2024年更新)によれば、胃がんの部位別5年相対生存率はステージ1(Ⅰ期)で約95%、ステージ2(Ⅱ期)で約70%とされています。ステージ1において、多くの場合は内視鏡的切除または腹腔鏡下手術で根治を目指せます。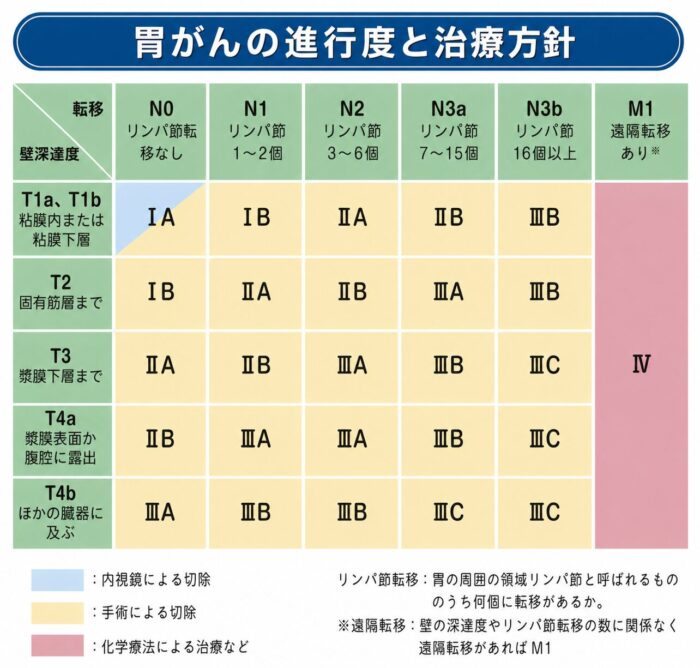
 外来で患者さんが「胃がもたれる」「食後が不快だ」と訴えてきたとき、内科医・消化器科医はどのような視点で胃がんを鑑別するのでしょうか。
外来で患者さんが「胃がもたれる」「食後が不快だ」と訴えてきたとき、内科医・消化器科医はどのような視点で胃がんを鑑別するのでしょうか。 胃がんの症状は胃局所の不快感にとどまらず、全身症状として現れることがあります。なかでも「原因不明の鉄欠乏性貧血」は、血液内科・内科の外来でも胃がんが見つかるきっかけとして重要です。
胃がんの症状は胃局所の不快感にとどまらず、全身症状として現れることがあります。なかでも「原因不明の鉄欠乏性貧血」は、血液内科・内科の外来でも胃がんが見つかるきっかけとして重要です。 除菌後に新たに発見される胃がんを「除菌後胃がん(既感染胃がん)」と呼びます。除菌後のがんリスクは未除菌者より有意に低いことは確かですが、ゼロにはなりません。
除菌後に新たに発見される胃がんを「除菌後胃がん(既感染胃がん)」と呼びます。除菌後のがんリスクは未除菌者より有意に低いことは確かですが、ゼロにはなりません。
 胃の大部分または全部を切除した後、最も多く経験される消化器症状が「ダンピング症候群」です。
胃の大部分または全部を切除した後、最も多く経験される消化器症状が「ダンピング症候群」です。