厚生労働省の指針では、40歳から74歳が推奨対象とされています。
自治体によっては45歳や50歳を開始年齢としている場合もありますが、基本的には40歳以降の定期受診が推奨されています。75歳以上については一律に中止するのではなく、健康状態や既往歴を踏まえて個別に判断されます。

40代は、忙しさがピークになりやすい年代です。仕事では責任が増え、家庭では子育てや介護が重なることもあります。体調の変化を感じても、「今日はたまたま」「落ち着いたら行こう」と先送りしやすいのが現実です。
ただ、健康は“余裕ができてから守るもの”ではありません。むしろ、余裕がない時期ほど、仕組みで守る必要があります。大腸がん検診は、そのための手段です。大切なのは、完璧にやろうとすることではなく、続けられる形に落とし込むこと。受けるハードルを下げ、必要なときに迷わず次の一手へ進めるようにしておくことです。
本記事では消化器専門医が監修し、忙しい40代が最小限の手間で最大限の安心を得るための「検診の使い方」を、制度面も含めて整理していきます。
目次

大腸がんは、日本で非常に身近ながんです。国立がん研究センターの統計では、2021年に約15.5万人が新たに診断されています。
順位で見ても現実は明確です。男性では前立腺がんに次いで2位、女性では1位。男女を合わせると最も多いがんになります。
この数字が意味するのは、「珍しい病気ではない」ということです。誰か特別な人に起こるのではなく、生活の延長線上で起こりうるリスクとして、社会全体の“当たり前”になっています。
大腸がんの罹患率は、年齢とともに上がっていきます。統計上の急増は50歳代から目立ちますが、40代後半から上昇傾向が見られます。つまり40代は、リスクが本格化する直前の“助走期間”です。このタイミングで検診を習慣にできるかどうかが、その後の安心を左右します。
さらに、発症リスクに影響するとされる要因には次のようなものがあります。
これらは短期間で突然影響が出るというより、積み重なった習慣が、40代後半以降に表面化しやすいという性質があります。だからこそ、生活のすべてを変えようとするより先に、検診という現実的な備えを持つことが合理的です。
 大腸がんの厄介な点は、初期にはほとんど症状がないことです。痛みがない。普段通り働ける。生活の質も大きく変わらない。そのまま進行してしまうことがあります。
大腸がんの厄介な点は、初期にはほとんど症状がないことです。痛みがない。普段通り働ける。生活の質も大きく変わらない。そのまま進行してしまうことがあります。便秘、下痢、血便などが話題になることは多いのですが、これらは「出たら要注意」というより、場合によっては進行してから現れることがある、という位置づけで理解したほうが安全です。
ここで押さえておきたいのは、行動の種類が違うということです。
症状がないうちに受けるのが「検診」
症状が出てから行くのが「受診」
検診は、体が警告を出すのを待つ仕組みではありません。何も起きていないように見える段階で拾い上げる仕組みです。
早期に見つかれば、治癒が見込める場合があります。また段階によっては、内視鏡治療で対応できるケースもあり、治療にかかる時間や身体への負担が小さくなる可能性があります。
一方で、進行してから見つかると、外科手術や薬物治療などが必要になることがあります。通院や入院の負担、生活への影響も大きくなりがちです。
40代で検診を始める価値は、ここにあります。病気を探して不安になるためではなく、もし見つかるとしても「小さいうちに」「軽い段階で」止められる可能性を高めるためです。

厚生労働省の「がん検診実施のための指針(2024年改訂)」では、推奨対象年齢を40歳から74歳と示し、便潜血検査を基本とした検診の考え方が整理されています。
検診間隔は原則年1回を基本としつつ、自治体によっては2年に1回で運用している場合もあります。採便回数は2回法が基本であり、1回法でもよいとされています。
また、内視鏡検査については、一次検診としては推奨されないという整理です(現時点では、一次検診としての有効性を十分に裏づける研究報告がまだ十分ではないため)。
今後の研究で再評価される可能性はありますが、現段階では、段階的に進む仕組みが前提です。
ここまでの話は「制度の土台」です。
40代が本当に困るのは、次の部分です。自分はどこから受ければよいのか。どうすれば毎年、迷わず進めるのか。

会社員の方は、まず職場の健診項目を確認してください。確認すべきは、便潜血検査が含まれているかどうかです。
企業によっては、標準項目に含まれる場合もあれば、オプション扱いになっている場合もあります。オプションの場合でも、数百円〜千円程度で追加できるケースが多く、会社補助があることもあります。
忙しい40代にとって、職域検診の強みは明確です。
つまり職域検診は、検診を“意思”ではなく“習慣”に変えやすい仕組みです。受けるか迷う前に、仕組みで受けられる状態を作っておくことが現実的です。

職域検診がない方は、自治体検診が主な入り口です。多くの自治体で40歳以上(多くは40〜74歳)を対象に便潜血検査が実施され、費用も無料〜数百円程度に設定されていることが一般的です。
節目年齢で案内が届く自治体もあります。届いた通知を後回しにせず、申し込みに結びつけるだけでも、検診を習慣化しやすくなります。
申込方法は自治体により異なりますが、典型的には次のいずれかです。
保健センターなどへの申し込み
指定医療機関への予約
オンライン申請
自治体検診のポイントは、費用の負担よりも「動く手間」をどう減らすかです。たとえば、毎年同じ時期に申し込む、家族の予定とセットで動く、結果が届く場所を決めて管理するなど、生活の中に組み込む工夫が効きます。
職域か自治体か。どちらが良いか。結論はシンプルです。確実に続けられるほうが正解です。
制度上の差よりも、「自分が止まらずに続けられる導線」を選ぶこと。40代の検診は、ここが勝負です。
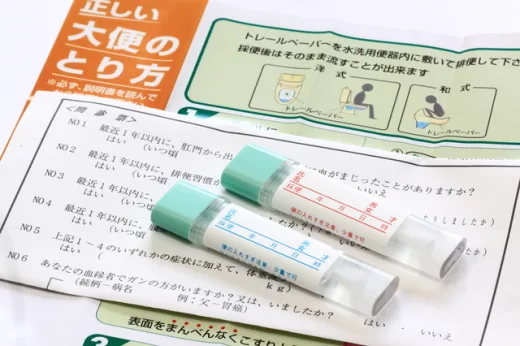
40代にとって大切なのは、いきなり完璧を目指さないことです。大腸がん検診は、段階的に進む仕組みになっています。
まず広く受けられる検査で全体をふるい分け、必要な人だけが次の検査へ進む。この考え方が基本です。
その入り口が便潜血検査です。
「最初から詳しく調べたほうが安心では?」
そう感じる方もいるかもしれません。
しかし検診は、社会全体で継続できることが前提です。
この条件を満たす方法が、まず選ばれています。
いきなり精密検査を全員に行うのではなく、必要な人を適切に選び出す。これが検診の考え方です。
便潜血検査の結果が陽性であった場合、そこで立ち止まることが最も避けたい事態です。陽性は「がんの宣告」ではありません。しかし「何もない」と判断できる結果でもありません。
重要なのは、結果を受け取ったら、次の確認へ進むこと。40代の検診は、知識の多さよりも「流れを止めない姿勢」が価値を持ちます。
ここでは制度と考え方を整理しました。
これらは別ページで詳しく解説します。

40代にとって大切なのは、「がんになるかどうか」を考え続けることではありません。本当に大切なのは、“もしも”が起きたときに、落ち着いて次の行動に移れる状態をつくっておくことです。検診は、そのための準備です。
便潜血検査で陽性となった場合、次に行うのは精密検査です。
ここで不安を感じるのは自然なことです。
しかし精密検査の本来の目的は、最悪を想定することではなく、現状を正確に確認することです。
実際には、便潜血検査で陽性となった方のうち、およそ7〜8割は良性ポリープや痔などが原因とされています。もちろん個々の状況によりますが、「陽性=がん確定」ではありません。
不安な状態を抱え続けるよりも、確認して次に進める状態に変えることが大切です。
仮に精密検査を受けて異常がなかった場合、それは大きな意味を持ちます。
という確認ができたことになります。
この“確認済み”という状態は、次回検診までのフォローアップ期間を安心して過ごせるという価値を持ちます。40代は、仕事や家庭の責任が重い年代です。安心して日常生活に集中できる状態をつくることは、健康管理の大切な一部です。
一方で、治療が必要な病変が見つかった場合でも、早期であれば身体的・社会的負担を抑えられる可能性があります。
精密検査に対する不安の多くは、流れが分からないことから生まれます。
あらかじめ全体像を知っておくだけで、心理的なハードルは下がります。
必要になったときに慌てないために、事前に目を通しておくのも一つの方法です。
多くの人は、「忙しいから」と検診を後回しにします。
しかし、もし進行した状態で治療が必要になれば、
と、結果的に失う時間は大きくなります。
検診は、時間に余裕がある人のためのものではありません。将来の時間を守るための行動です。
40代は、まだ動ける年代です。だからこそ、「もしも」に備える余地があります。検診は不安を増やすものではなく、不確かな状態を減らしていくための仕組みです。
結果を確認し、必要なら次の一歩へ進む。そして次回検診までを安心して過ごす。それが、40代の賢い健康管理です。
厚生労働省の指針では、40歳から74歳が推奨対象とされています。
自治体によっては45歳や50歳を開始年齢としている場合もありますが、基本的には40歳以降の定期受診が推奨されています。75歳以上については一律に中止するのではなく、健康状態や既往歴を踏まえて個別に判断されます。
原則は年1回とされていますが、自治体によっては2年に1回で実施している場合もあります。
大切なのは一度きりで終わらせず、定期的に継続することです。
陰性であれば大きな出血を伴う病変の可能性は低くなりますが、小さな出血や出血しない病変は見逃される可能性もあります。
そのため、
などの症状がある場合は、陰性であっても検診とは別に医療機関を受診することが重要です。
自治体検診では無料〜数百円程度が一般的です。
職域検診では会社補助がある場合もあります。費用は地域や企業によって異なるため、事前に確認しましょう。
症状がある場合は「検診」ではなく「診療」の対象になります。
検診は無症状の方を対象とした仕組みです。症状がある場合は保険診療として医療機関を受診してください。
親や兄弟姉妹に大腸がんの既往がある場合、一般よりリスクが高い可能性があります。
通常の検診スケジュールより早めの相談や、検査方法の変更が検討されることがあります。
月経中は便に血液が混入する可能性があり、判定に影響することがあります。
可能であれば月経期間を避けることが望ましいとされています。
痔があっても検診の意義はあります。
自己判断で「痔のせい」と決めつけず、結果に応じて医師の判断を受けることが重要です。
対策型検診の推奨上限は74歳までとされています。
75歳以上の場合は、持病や体力、期待される利益と負担を踏まえ、主治医と相談のうえで継続するかを判断します。年齢だけで一律に中止されるわけではありません。
多くの国で便潜血検査や内視鏡検査が行われています。
滞在国の医療制度を確認し、現地で受けるか、一時帰国時に受けるかを計画的に判断するとよいでしょう。

大腸がんは、早い段階で見つけることができれば、治療の負担を抑えられる可能性があります。ただし初期は自覚症状がほとんどないため、症状が出る前に検診を受けることが大切です。
大腸がん検診は、まず便潜血検査でリスクを確認し、必要な場合に精密検査へ進む仕組みになっています。結果に応じて次の検査につなげることで、早期発見のチャンスを高めることができます。
40代は、仕事や家庭で忙しく、自分の健康を後回しにしがちな年代です。自治体検診や職域検診を上手に活用しながら、無理なく検診を続けていきましょう。 定期的に体の状態を確認することが、将来の安心につながります。

広島DS 内視鏡・日帰り手術クリニック藤解 邦生 先生
これまで、消化器がん治療、外科領域の日帰り手術、大腸肛門専門病院やがんセンターでの内視鏡診療と肛門手術を行ってまいりました。 前任地の廿日市では、昭和55年に設立されたとうげ外科胃腸科で、父親と二人三脚で地域医療をサポートするとともに、長く活き続ける医療の本質を学びました。
内視鏡検査は、がんの早期発見や予防には欠かせない分野です。苦手な方が多いと思いますが、できるだけリラックスできるように配慮していますので、悩まれている方もお気軽にご相談ください。 日帰り手術は、仕事や家庭などの生活面への影響が少なく、医療費も削減でき、非常に多くの患者さんに喜んでいただいています。ご多忙な方にも、安全に手術していただける環境を整えています。
皆様に、少しでも楽に、安全で、安心できる医療を受けていただくことを目指していきたいと思います。 よろしくお願いいたします。
© ヨクミテ|医師監修の医療メディア, Inc. All Rights Reserved.